치과 임상에서의 잠재적 약물 상호작용 및 고령 환자 처방 안전성
Drug interactions and prescription safety of the elderly in dentistry
Article information
Trans Abstract
The global demographic transition toward an aging society introduces complex clinical challenges in dental practice, specifically regarding the management of polypharmacy in elderly patients with multiple chronic comorbidities. This pharmacological complexity significantly increases the incidence of potential drug-drug interactions, which are associated with elevated risks of therapeutic failure and severe adverse drug reactions. Epidemiological data indicate a 40.7% prevalence of drug-drug interactions in dental patients, with a markedly higher interaction problem observed in individuals with cardiovascular disease. Despite the clinical significance, dentist’s recognition of these interactions is documented at 42.7%, indicating a critical gap in pharmacological surveillance. Age-related physiological alterations, including diminished glomerular filtration rates and altered distribution volumes, necessitate function-based dose titrations to prevent drug accumulation and toxicity. Specific dental pharmacotherapeutics, mainly non-steroidal anti-inflammatory drugs, antibiotics such as macrolides, and vasoconstrictors, demonstrate high-risk profiles when co-administered with systemic anticoagulants, beta-blockers, or antidepressants. Clinical safety in geriatric dentistry requires a systematic approach encompassing comprehensive medication history review, the utilization of web-based or application screening tools, dose individualization based on renal and hepatic function, and interprofessional collaboration to optimize individualized prescribing strategies. This systematic approach is essential for optimizing patient safety in an aging society.
서론
현대 의학의 발전과 공중보건의 개선으로 인류의 기대 수명이 연장됨에 따라, 전 세계적으로 고령 인구의 비중이 급격히 증가하고 있다. 통계에 따르면 2050년까지 선진국 인구의 약 30%가 65세 이상이 될 것으로 예측되며, 이러한 인구통계학적 변화는 치과 임상 환경에도 지대한 영향을 미치고 있다. 특히 65세 이상의 고령층은 인구 비율에 비해 압도적으로 높은 비율인 전체 처방 약물의 약 3분의 1을 소비하고 있으며, 이들 중 상당수는 고혈압, 당뇨, 심혈관 질환 등 복합적인 만성 질환을 관리하기 위해 다약제 복용(polypharmacy) 상태에 놓여 있다[1]. 다약제 복용은 단순히 약물의 개수가 많은 것을 넘어, 약물 간의 상호작용(drug-drug interaction, DDI)으로 인한 부작용(adverse drug reaction, ADR) 발생 가능성을 기하급수적으로 높인다.
치과의사는 국소 마취제, 진통제, 항생제를 빈번하게 처방하거나 투여하는데, 이들 약물은 환자가 기존에 복용 중인 전신 질환 약물과 약동학적(pharmacokinetic) 및 약력학적(pharmacodynamic) 상호작용을 일으킬 수 있다. 약물 상호작용은 병용 투여된 약물이 다른 약물의 효과를 변화시키는 현상을 의미하며, 치료 효과 감소, 약물 독성 발현, 또는 예기치 않은 이상반응을 초래할 수 있다. 따라서 치과의사는 환자의 전신 상태와 복용 약물력을 정확히 파악하고, 잠재적 약물 상호작용(potential drug interaction, pDI)의 기전과 임상적 의의를 이해할 필요가 있다. 최근의 리얼월드 데이터(real-world data, RWD)에 따르면 이러한 약물들이 일으키는 DDI의 빈도와 심각도는 임상 현장에서 종종 과소평가되고 있다. 또한, 치과의사들이 임상적으로 유의미한 pDI를 정확히 식별하는 능력은 연구에 따라 50% 미만으로 보고되기도 하여, 환자 안전을 위한 체계적인 점검 시스템의 필요성이 강조되고 있다[2]. 이 종설은 역학 연구 및 처방 치과의사의 인식 조사 결과를 바탕으로 치과에서 처방하는 임상 약물의 상호작용 현황을 분석하고, 안전한 처방을 위한 구체적인 전략을 제시하고자 한다.
본론
치과 내 약물 상호작용의 역학적 분석 및 심각도
치과 임상에서 발생하는 DDI의 빈도는 상당한 수준으로 보고되고 있다. de Oliveira 등[3](2022)의 연구에서는 320명의 환자 의무기록을 분석한 결과 총 359건의 잠재적 약물 상호작용이 식별되었으며, 진통제(50.41%)와 국소 마취제(25.90%), 항생제(23.67%) 순이었다. 상호작용의 위험도를 분석한 결과, '주의 깊은 모니터링 필요(monitor closely)' 등급이 68.80%로 가장 높은 비율을 차지하였다. 이는 약물 투여 후 환자의 활력 징후 및 이상반응 발생 여부에 대한 지속적 관찰이 요구됨을 의미한다. '심각(Serious)' 등급은 8.63%, 절대적 금기(contraindicated)는 0.83%로 보고되었다. 특히 응급 진료(urgent care) 환자보다 정기적인 치과 진료(elective care)를 받는 환자군에서 전신 질환 동반률과 약물 복용률이 더 높게 나타났는데, 이는 장기적인 치과 치료 계획 수립 시 전신 약물 검토가 더욱 중요함을 시사한다.
최근의 리얼월드 연구에서 105명의 환자로부터 1,332개의 약물 쌍을 분석하여 542건(40.7%)의 DDI를 식별하였으며, 이 중 중대한(major) 상호작용이 2.3%, 중등도(moderate)가 25.0%를 차지하였다. 특히 심혈관 질환(cardiovascular disease, CVD)을 동반한 환자군에서는 DDI의 빈도가 유의미하게 높았다(CVD 환자 중앙값 18건 vs 비CVD 환자 10건). 연령별로는 31-60세 그룹에서 중대한 DDI의 61.3%가 관찰되었는데, 이는 이 연령대가 만성 질환의 시작과 지속적인 치과 치료를 동시에 경험하며 복용 약물 이력을 비교적 정확하게 보고하기 때문인 것으로 분석된다. 반면, 61세 이상 고령층에서는 다약제 복용 위험은 높으나, 약물 이력 보고의 누락이나 인지기능 저하로 인해 실제보다 DDI가 과소 탐지될 위험(underreporting) 이 존재하는 것으로 파악하였다[2].
고령 환자의 생리적 변화에 따른 약동학 및 약력학적 특성
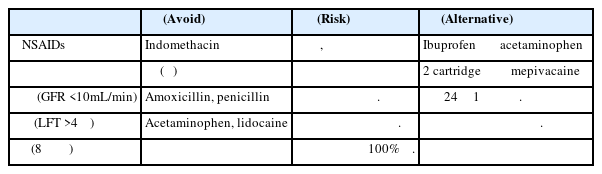
노화에 수반되는 생리적 변화는 약물의 체내 동태를 변화시켜 이상반응 위험을 증가시킨다. 고령 환자는 체수분량 감소, 지방 조직 증가, 혈청 알부민 농도 저하를 경험하며, 이는 약물의 분포용적(volume of distribution) 및 유리 약물 농도에 직접적 영향을 미친다. 특히 사구체 여과율(glomerular filtration rate, GFR) 감소는 신장으로 배설되는 약물의 체내 축적을 유발하여 독성을 일으킬 수 있다. Amoxicillin, cephalosporin 등 신배설 항생제의 경우, GFR 10 mL/min 미만 환자에서는 투여 간격을 24시간으로 연장하는 등의 엄격한 용량 조절이 필요하다(Table 1).
다약제 복용 환자에서 ADR 발생 위험은 복용 약물 수에 비례하여 증가한다. 선행 연구에 따르면, 2개 약물 복용 시 ADR 위험은 6%이나, 5개 복용 시 50%, 8개 이상 복용 시 약 100%에 근접하는 것으로 보고되었다[5]. 또한 고령 환자는 항상성 조절 능력이 저하되어 약물로 인한 생리적 부담에 대한 대응 능력이 젊은 층보다 현저히 감소한다. 따라서 85세 이상 또는 체중 45 kg 미만의 쇠약한 환자에서는 통상 성인 용량의 50%로 시작하거나 최소 유효 용량부터 점진적으로 증량하는 'Start low, go slow' 원칙이 권장된다.
처방의의 약물 상호작용 인식 수준과 정보원
임상가들이 잠재적인 DDI를 식별하고 관리하는 능력은 환자 안전의 핵심이나, 실제 지식 수준은 개선의 여지가 있다. Ko 등이 시행한 미국의 처방의사(prescriber) 대상 설문 조사에 따르면, 임상적으로 중요한 DDI 약물 쌍을 정확하게 분류한 비율은 평균 42.7%에 불과하였다. 특히 와파린과 시메티딘의 상호작용을 정확히 인지한 처방의사는 18.2%에 머물렀다. 치과의사를 포함한 처방의사들은 DDI 정보를 얻기 위해 주로 약사(68.4%) 또는 개인용 디지털 단말기(personal digital assistant, PDA; 25.9%)를 활용하고 있었다. 컴퓨터화된 DDI 경고 시스템은 정보의 유용성 측면에서 다른 정보원보다 낮은 평가를 받는 경향이 있는데, 이는 경고의 특이도가 낮아 실제 임상적 관련성이 떨어지기 때문으로 분석된다[6]. 따라서 국내의 치과의사는 약사와의 협진이나 신뢰도 높은 데이터베이스(eg, 약학정보원 등)를 능동적으로 활용할 필요가 있다.
약물군별 임상적 유의 상호작용 및 관리 전략
1. 항생제 상호작용 및 안전성 비교
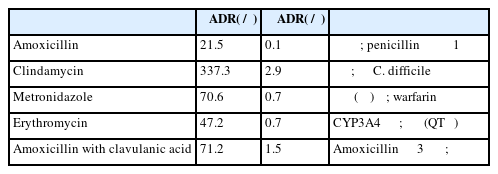
Amoxicillin은 백만 건당 ADR 발생률이 21.5건으로 치과에서 가장 안전한 항생제로 확인되었다. 반면, 페니실린 알레르기 환자의 대체 약물인 clindamycin은 백만 건당 ADR 발생률이 337.3건으로 15배 이상 높으며, 특히 Clostridioides difficile 감염(CDI) 위험이 높아 고령 환자에서 주의를 요한다. Metronidazole 및 erythromycin은 CYP450 효소(CYP2C9, CYP3A4)를 억제하여 와파린의 대사를 저해하고 혈중 농도를 증가시킨다. 이는 International Normalized Ratio(INR)의 급격한 상승과 출혈 위험 증가로 이어질 수 있다(Table 2) [4].
2. 국소 마취제 및 혈관 수축제의 투여
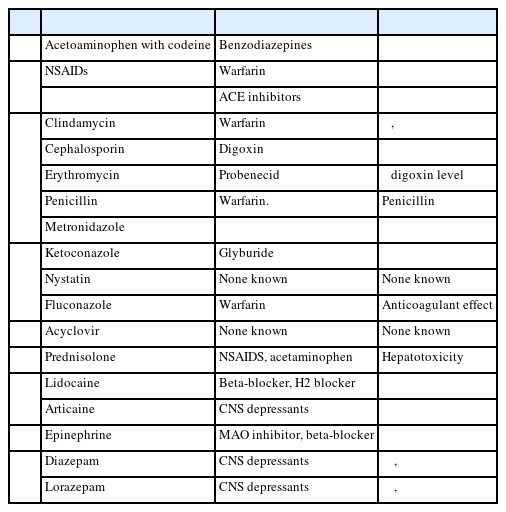
치과용 국소 마취제에 포함된 epinephrine은 환자의 전신 상태에 따라 신중히 투여되어야 한다. 비선택적 베타 차단제(non-selective beta blocker, 예: propranolol) 복용 환자에서 epinephrine 투여 시 혈관 확장 경로가 차단된 상태에서 알파 수용체 매개 혈관 수축만 발생하여 급격한 혈압 상승 및 서맥을 유발할 수 있다. 최근 지침은 이러한 위험군 환자에게 epinephrine 함량을 최소화(1:200,000 농도, 최대 2 카트리지 이내)하거나, 대안으로 메피바카인(mepivacaine)을 사용할 것을 권장한다. 메피바카인은 약한 혈관 수축 특성이 있어 에피네프린의 강력한 교감신경 자극 효과를 피해야 하는 환자에게 안전한 대안이 된다. 삼환계 항우울제(tricyclic antidepressant, TCA) 복용 환자는 catecholamine 민감도가 증가되어 있어, epinephrine 투여 시 부정맥 또는 고혈압 위기가 발생할 수 있으므로 총 epinephrine 용량을 엄격히 제한하는 것이 권장된다[7].
3. 비스테로이드성 항염증제의 상호작용 위험
비스테로이드성 항염증제(nonsteroidal anti-inflammatory drugs, NSAIDs)는 고령 환자에서 특히 주의가 필요한 약물군이다. 이들은 신혈류를 감소시켜 안지오텐신 전환효소 억제제(angiotensin converting enzyme inhibitor) 및 이뇨제 등 항고혈압제의 효과를 감소시킬 수 있으며, 리튬(lithium)의 신배설을 억제하여 독성을 유발할 수 있다. 특히 이부프로펜은 스피로노락톤(spironolactone)과 병용 시 고칼륨혈증 및 신독성 위험을, 메토트렉세이트(methotrexate)와 병용 시 치명적인 독성을 초래할 수 있다. 선택적 세로토닌 재흡수 억제제(selective serotonin reuptake inhibitor)와의 병용은 지혈 기능을 저하시켜 위장관 출혈 위험을 4~5배 증가시킨다. 이러한 환자군에서는 NSAIDs 대신 아세트아미노펜이나 저용량 트라마돌(tramadol)을 사용하는 것이 권장된다(Table 3) [8].
잠재적으로 부적절한 약물 및 복약 순응도 관리
잠재적으로 부적절한 약물(potentially inappropriate medications, PIMs)은 더 안전한 대체 약물이 존재함에도 불구하고 위험이 이득보다 큰 약물을 의미한다. PIMs 식별을 위해 Beers criteria, STOPP/START criteria 등의 도구가 개발되었으며[9], 치과의사는 이를 활용하여 환자의 약물 목록을 검토할 필요가 있다. 치과 진료 시 고령 환자에서 주의해야 할 PIMs로는 인도메타신(indomethacin), 글리벤클라미드(glibenclamide), 아미트립틸린(amitriptyline) 등이 있다. 인도메타신은 다른 NSAIDs에 비해 중추신경계 부작용이 높아 고령자에서 회피가 권장된다. 장기 작용 설포닐우레아인 글리벤클라미드는 고령자에서 지속적이고 심각한 저혈당을 유발할 수 있다. 강력한 항콜린성 작용을 가진 아미트립틸린은 섬망, 인지 기능 저하, 구강 건조증 및 심장 독성 위험이 있다.
질환-약물 상호작용(disease-drug interaction) 또한 고려되어야 한다. 심부전 또는 고혈압 환자에서 NSAIDs의 장기 사용은 체액 저류를 초래하여 질환을 악화시킬 수 있다. 전립선 비대증 환자에서 항콜린성 약물 투여는 급성 요폐를 유발할 수 있다. 또한, 은행잎 추출물(ginkgo biloba), 마늘(garlic) 등의 건강기능식품은 혈소판 기능을 억제하여 치과 수술 시 출혈을 증가시킬 수 있으므로, 모든 복용 중인 보충제에 대한 확인이 필요하다.
고령 환자의 약물 부작용은 신체적 요인뿐만 아니라 복약 비순응(non-compliance)에 의해서도 발생한다. 복잡한 투약 일정, 경제적 부담, 인지 기능 저하 등은 약물 오용의 원인이 되며, 이를 방지하기 위해 복약 지시서 제공, 액상 제제 처방, 또는 가족·간병인을 통한 투약 관리가 필요하다[4].
결론
치과 임상에서 환자의 안전은 철저한 약물 이력 확인과 잠재적 상호작용에 대한 깊은 이해에서 시작된다. 고령 환자의 다약제 복용은 임상적 현실이며, 치과의사에게 높은 수준의 약리학적 지식을 요구한다. RWD 는 특히 심혈관 질환을 가진 중, 장년 및 고령 환자에서 DDI 위험이 집중됨을 보여주며, 처방 의사의 지식 부족을 보완할 체계적인 지원 시스템의 필요성을 시사한다.
안전한 진료를 위해 다음의 전략이 권장된다. 첫째, 환자의 모든 처방약, 일반의약품, 건강기능식품을 포함한 포괄적 약물력 청취 및 정기적 확인이 필요하다. 둘째, 약물 상호작용 확인 도구를 진료 현장에서 활용하여 실시간 위험 평가를 수행해야 한다. 셋째, 고령 및 쇠약 환자에서는 신기능 및 간기능을 고려한 개별화된 용량 조절이 필요하다. 넷째, 복잡한 전신질환을 동반한 환자의 경우 주치의와의 협진을 통해 약물 조정 필요성을 논의해야 한다. 치과의사의 체계적이고 다각적인 처방 관리는 고령화 사회에서 환자의 구강 건강 및 전신 건강의 안전을 보장하는 핵심 요소가 될 것이다.
Notes
Conflict of interest
None